手术解析
术中可见左侧附件与左侧盆壁粘黏致密,右侧附件外观无异常,左侧盆壁可见腹膜后的肿物,质硬,不活动。
淋巴结切除是妇科恶性肿瘤手术中常规操作,已形成套路的手术,每一个妇瘤医生都必须掌握的手术。在清扫淋巴结时候主要是要将“三条线”解剖出来,髂外动脉、髂内动脉、输尿管分别解剖出来后淋巴结清扫的范围也就标识出来,以髂内动脉外侧、腰大肌内侧、闭孔神经上方,下界旋髂深静脉,上界在髂内外动脉交叉上方约1-2cm处。
而淋巴结转移增大常表现为膨胀性生长,很少突破淋巴结的包膜;淋巴结这种生长模式就是我们做转移淋巴结手术的解剖基础。手术步骤仍然是遵循从“农村包围城市”的思路,从界限相对清楚的地方开始逐渐游离肿块周围界限。在处理血管与肿块之间的界限时候将超声刀平行与血管表面来凝切,可以减少血管的损伤。同时先将输尿管游离出来再去切除淋巴结,可以避免输尿管损伤。严格以髂内动脉为界去切除淋巴结,可以降低输尿管与膀胱的损伤。整个淋巴切除过程要确保解剖清晰,术野清晰,在每一次超声刀凝切都要小心血管,超声刀的工作面尽可能远离血管。
淋巴切除有个重要间隙要先分离出来。就是髂外动脉与腰大肌之间的间隙,通过这个间隙我们可以找到闭孔神经的起始段,沿着神经表面去分离淋巴脂肪组织。第二就是髂内动脉终末端的外侧,可以显露闭孔神经的下段。
对于困难淋巴结切除,其核心就是血管和神经的解剖清楚,在清楚解剖的前提下,相信妇瘤科医生都能很好地做一个盆腔淋巴结切除手术。
病例介绍
39岁女,因宫颈癌IA1行腹腔镜下全子宫切除术后2年,左下腹痛2月就诊。2年前因宫颈癌IA1在外院行全子宫切除术,术后未予以放化疗,且未定期复查,2月前感下腹疼痛,并能扪及腹股沟区域包块。
查体:
腹软,左下腹扪及肿块近腹股沟区域,包块质硬,不活动。妇科检查外阴阴道无异常,阴道残端光滑。盆腔空虚,左侧盆壁扪及实性肿物不活动。
辅助检查:
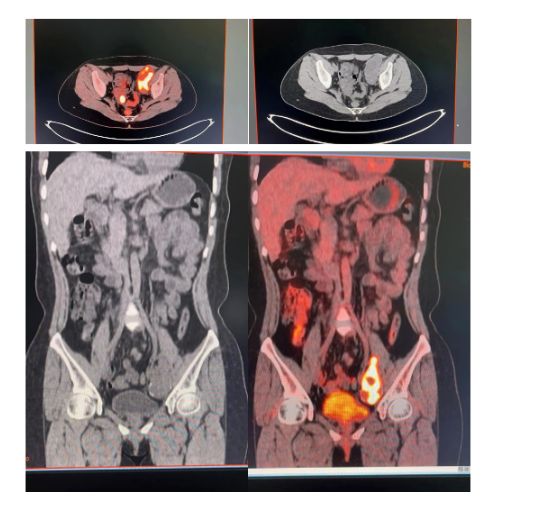
阴道残端hpv及tct无异常。PET-ct提示检查结论:宫颈癌术后。
1.子宫缺如,阴道残端未见异常代谢増高灶;
2.盆腔两侧占位性病变并代谢増高,考虑恶性病变,转移性病变并双侧卵巢受累及可能;盆腔少量积液;
3.双侧腮腺、舌下腺、颌下腺及腭扁桃体对称性、弥漫性代谢増高,考虑生理性摄取可能性大;
4.双侧甲状腺弥漫性代谢増高,淋巴结显示,考虑増生性改变;
5.右肺中叶水平裂下微小结节、左肺下舌段纤维增殖灶,代谢不高,随诊;
6.副脾结节;右臀部皮下脂肪间隙钙化灶。
初步诊断:
宫颈鳞癌术后淋巴转移
诊疗计划:
宫颈鳞癌术后,未行放化疗,现淋巴转移病灶直径约8cm,放疗效果欠佳,通过与肿瘤科医生讨论后决定先手术切除淋巴,术后补充放疗。行腹腔镜下双侧附件及双侧盆腔淋巴结切除治疗。



